زخم دیابتی: علل، علائم و روشهای درمان
زخم دیابتی یکی از مشکلات جدی در بیماران مبتلا به دیابت نوع ۱ و ۲ است که معمولاً در پاها ایجاد میشود. در صورت عدم درمان مناسب، این زخمها میتوانند منجر به عفونتهای شدید، نکروز و در نهایت قطع عضو شوند. در اینجا به بررسی علل، نشانهها و بهترین روشهای درمان این نوع زخم پرداختهایم.
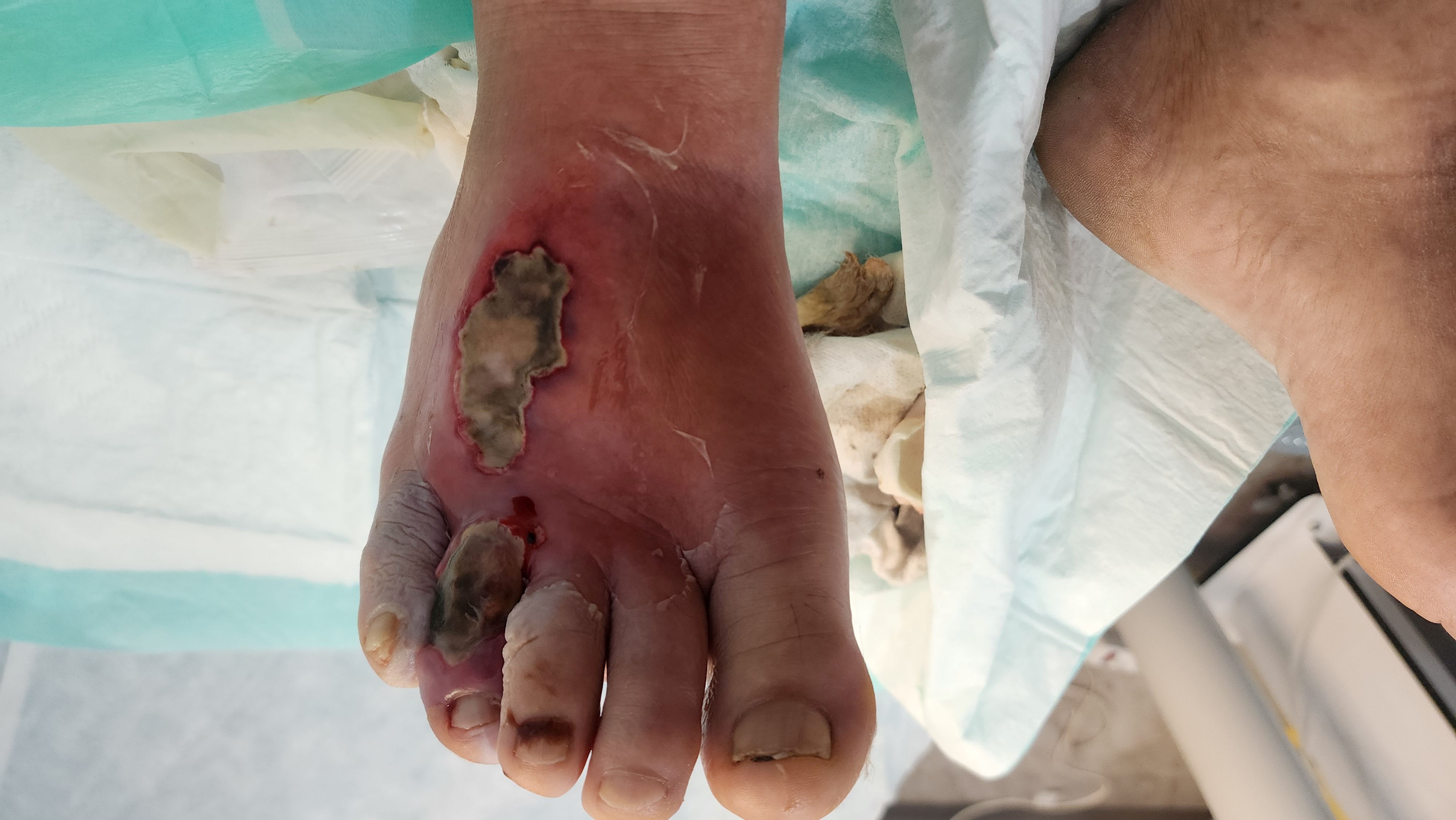
۱. چرا زخم دیابتی ایجاد میشود؟
دیابت باعث افزایش قند خون میشود که بهمرور زمان بر عروق خونی و اعصاب تأثیر میگذارد. دو عامل اصلی در ایجاد زخمهای دیابتی عبارتند از:
نوروپاتی دیابتی (آسیب عصبی)
✔ کاهش حس در پاها (بیمار ممکن است زخم را احساس نکند)
✔ خشکی و ترک خوردن پوست به دلیل کاهش تعریق
✔ تغییر شکل پاها که باعث افزایش فشار در برخی نقاط میشود
بیماریهای عروقی (کاهش خونرسانی)
✔ باریک شدن عروق خونی و کاهش اکسیژنرسانی
✔ کند شدن روند بهبود زخمها
✔ افزایش خطر عفونت و گسترش بافت نکروزه
علاوه بر این، عواملی مانند عدم رعایت بهداشت پا، استفاده از کفش نامناسب، و کنترل نامناسب قند خون خطر زخمهای دیابتی را افزایش میدهند.
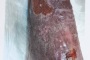
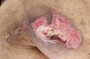
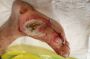
۲. علائم زخم پای دیابتی
وجود زخم یا تاول در پا بدون احساس درد
قرمزی و تورم در اطراف زخم
ترشحات زخم (شفاف، زرد یا چرکی)
بوی نامطبوع زخم (نشانه عفونت پیشرفته)
سیاه شدن ناحیه زخم (نشاندهنده مرگ بافتی یا گانگرن)
احساس گرما یا تب در صورت گسترش عفونت
توجه: بیماران دیابتی معمولاً متوجه ایجاد زخم در پاهای خود نمیشوند. بنابراین، بررسی روزانه پاها برای پیشگیری از زخمهای خطرناک ضروری است.
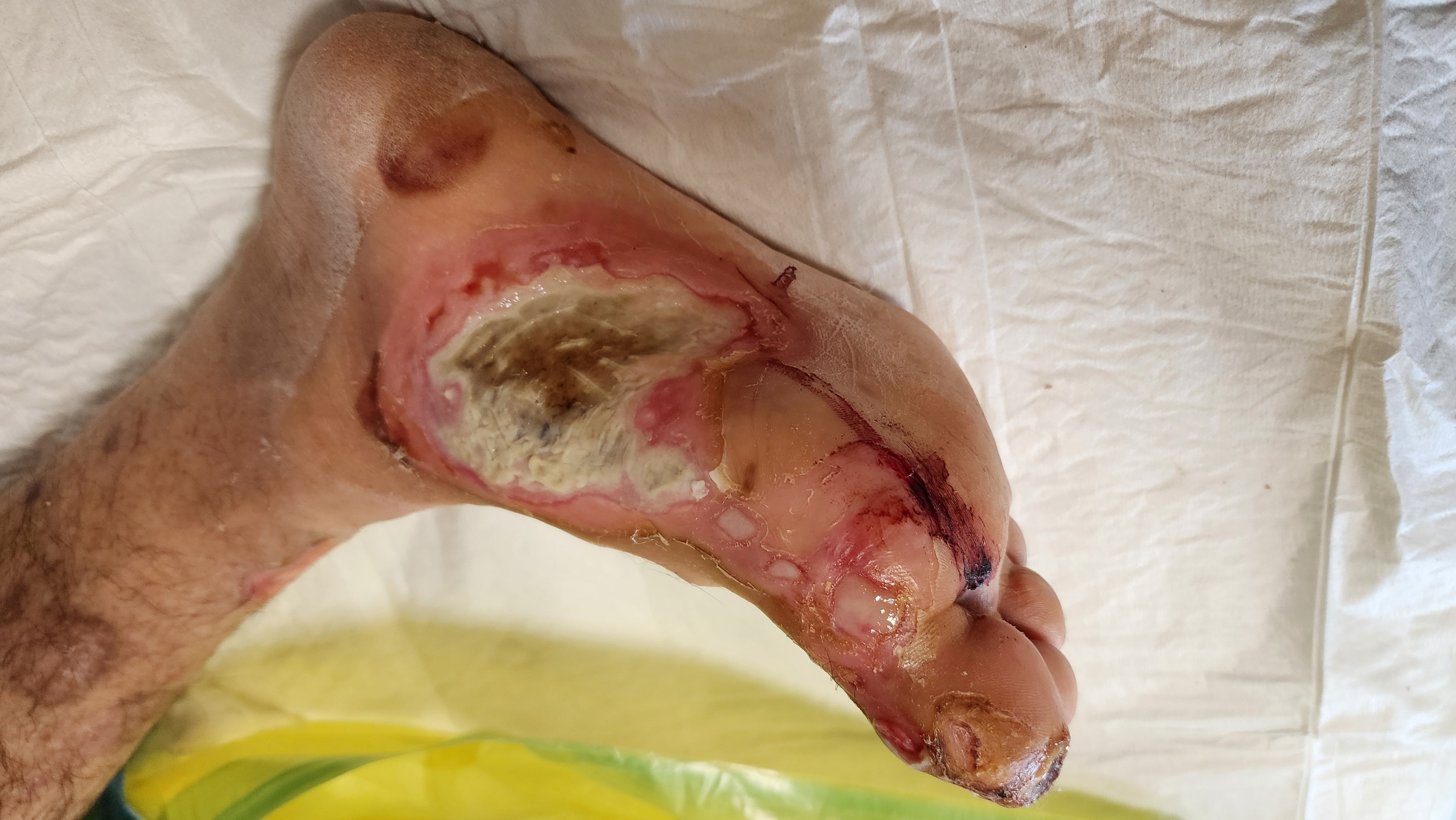
۳. روشهای درمان زخم دیابتی در کلینیک ما
۱. ارزیابی و درجهبندی زخم
قبل از شروع درمان، پزشک زخم را از نظر عمق، میزان عفونت و وضعیت خونرسانی ارزیابی میکند. این بررسیها شامل:
✔ معاینه فیزیکی و ارزیابی حس پا
✔ بررسی نبضهای پا برای تشخیص مشکلات عروقی
✔ انجام تست داپلر یا آنژیوگرافی در موارد مشکوک به انسداد عروق
✔ نمونهبرداری و آزمایش عفونت در زخمهای مشکوک به عفونت شدید
۲. کنترل عفونت و استفاده از آنتیبیوتیکها
شستوشو و ضدعفونی زخم برای جلوگیری از گسترش عفونت
آنتیبیوتیکهای خوراکی یا تزریقی در مواردی که عفونت سیستمیک وجود دارد
دبریدمان زخم (برداشتن بافت مرده) برای کاهش بار میکروبی و کمک به بهبود زخم
۳. پانسمانهای پیشرفته و مخصوص زخم دیابتی
در کلینیک ما از پانسمانهای نوین برای درمان زخمهای دیابتی استفاده میشود:
✔ پانسمانهای هیدروژلی: حفظ رطوبت زخم برای جلوگیری از نکروز
✔ پانسمانهای فومی: جذب ترشحات اضافی زخم
✔ پانسمانهای نقرهای: برای از بین بردن باکتریهای مقاوم و عفونتهای شدید
✔ پانسمانهای بیولوژیکی: استفاده از فاکتورهای رشد و پوست مصنوعی برای کمک به بازسازی بافت زخم
۴. کاهش فشار از روی زخم (Offloading)
استفاده از کفشهای طبی مخصوص دیابتی برای جلوگیری از افزایش فشار روی ناحیه زخم
آتلگذاری یا گچگیری در برخی موارد برای محدود کردن حرکت و کاهش فشار
پرهیز از راه رفتن روی زخم برای جلوگیری از بدتر شدن زخم
۵. درمانهای نوین برای بهبود زخمهای دیابتی
در کلینیک ما از روشهای مدرن و علمی برای تسریع بهبودی زخمهای دیابتی استفاده میشود:
✔ لیزر درمانی: افزایش جریان خون و تحریک رشد سلولی
✔ پلاسما درمانی (PRP): تزریق پلاسمای غنی از پلاکت برای تقویت روند بازسازی بافت
✔ سلولدرمانی: استفاده از سلولهای بنیادی برای ترمیم زخمهای مقاوم
۶. مراقبت در منزل و ویزیت تخصصی
ویزیت در منزل برای بیماران کمتوان یا ناتوان در حرکت
پانسمان و کنترل وضعیت زخم در منزل
مشاوره آنلاین برای راهنمایی بیماران درباره درمان و مراقبتهای لازم
۴. چگونه از ایجاد زخم دیابتی پیشگیری کنیم؟
۱. مراقبت روزانه از پاها: هر روز پاهای خود را بشویید و از نظر زخم یا تغییر رنگ بررسی کنید.
۲. استفاده از کفشهای مناسب: از کفشهای طبی مخصوص دیابتی استفاده کنید و از راه رفتن با پای برهنه بپرهیزید.
۳. مرطوب نگه داشتن پوست: برای جلوگیری از خشکی و ترک خوردن پوست، از کرمهای مرطوبکننده استفاده کنید.
۴. کنترل قند خون: حفظ قند خون در محدوده نرمال (HbA1c کمتر از ۷٪) برای کاهش خطر زخم.
۵. افزایش فعالیت بدنی: پیادهروی و ورزشهای مناسب برای بهبود جریان خون.
۶. ترک سیگار و الکل: سیگار باعث تنگ شدن عروق و افزایش خطر زخمهای مقاوم به درمان میشود.
چرا کلینیک ما بهترین گزینه برای درمان زخمهای دیابتی است؟
کادر پزشکی مجرب و متخصص در درمان زخمهای دیابتی
استفاده از جدیدترین روشهای درمانی، از جمله لیزر
ارائه خدمات ویژه در منزل برای بیماران نیازمند مراقبت خاص
مشاوره رایگان و راهنمایی آنلاین برای بیماران و خانوادهها
برای تعیین وقت مشاوره یا ویزیت، با ما تماس بگیرید!